 La majorité des résections endoscopiques nécessitent l’utilisation d’un bronchoscope rigide sous anesthésie générale. L’anesthésie doit être aussi simple que possible, supprimant la conscience et les réflexes vagaux tout en conservant une ventilation spontanée. L’utilisation du bronchoscope en circuit fermé permet cependant de ventiler le patient si cela devient nécessaire. Cette technique de « ventilation spontanée assistée manuellement » a en outre l’avantage de raccourcir la période de réveil.
La majorité des résections endoscopiques nécessitent l’utilisation d’un bronchoscope rigide sous anesthésie générale. L’anesthésie doit être aussi simple que possible, supprimant la conscience et les réflexes vagaux tout en conservant une ventilation spontanée. L’utilisation du bronchoscope en circuit fermé permet cependant de ventiler le patient si cela devient nécessaire. Cette technique de « ventilation spontanée assistée manuellement » a en outre l’avantage de raccourcir la période de réveil.
Les endoscopistes qui ont l’habitude des résections laryngées au CO2 sont souvent surpris par le fait que nous recommandons ce type d’anesthésie en ventilation spontanée. Il est de fait que ce genre de traitement est en général réalisé sous jet-ventilation, ce qui a l’avantage de procurer une totale immobilité, mais surtout permet d’éviter une intubation avec les risques d’incendie redoutables qui ont été décrits.
 En ce qui concerne les résections endoscopiques au laser YAG, les mouvements respiratoires ne sont pas un problème, car la résection est faite au voisinage de l’extrémité de la fibre et les risques d’incendie n’existent plus car le malade est intubé par le tube rigide métallique. La jet-ventilation perd de son intérêt et peut même être dangereuse pour plusieurs raisons. Elle entraîne en effet un risque non négligeable de pneumothorax chez les patients présentant une obstruction bronchique. La jet-ventilation peut également entraîner en périphérie des débris et du sang jusqu’au niveau alvéolaire. Enfin il est nécessaire de curariser les patients, ce qui augmente les risques de bloc de branche et de réaction allergique.
En ce qui concerne les résections endoscopiques au laser YAG, les mouvements respiratoires ne sont pas un problème, car la résection est faite au voisinage de l’extrémité de la fibre et les risques d’incendie n’existent plus car le malade est intubé par le tube rigide métallique. La jet-ventilation perd de son intérêt et peut même être dangereuse pour plusieurs raisons. Elle entraîne en effet un risque non négligeable de pneumothorax chez les patients présentant une obstruction bronchique. La jet-ventilation peut également entraîner en périphérie des débris et du sang jusqu’au niveau alvéolaire. Enfin il est nécessaire de curariser les patients, ce qui augmente les risques de bloc de branche et de réaction allergique.
 Étant donné que la résection endoscopique est souvent "une dernière chance", les contre-indications anesthésiques absolues sont rares. L’anesthésiste et l’endoscopiste doivent cependant tenir compte de l’histoire médicale du patient et peser les risques du traitement par rapport aux bénéfices potentiels. La plupart des patients, adressés pour résection endoscopique, ont subi un bilan préopératoire sérieux, comprenant des tests de laboratoire, un bilan cardiovasculaire et une exploration respiratoire. L’anesthésiste n’a alors qu’à consulter les résultats existants. Les examens de laboratoire doivent comprendre au minimum un bilan de coagulation, une formule et numération, un ionogramme et une glycémie. Une contre-indication temporaire peut obliger à reporter le traitement, ce peut être : un désordre électrolytique, un problème de coagulation, une anomalie électrocardiographique ou un conflit médicamenteux avec les drogues anesthésiques.
Étant donné que la résection endoscopique est souvent "une dernière chance", les contre-indications anesthésiques absolues sont rares. L’anesthésiste et l’endoscopiste doivent cependant tenir compte de l’histoire médicale du patient et peser les risques du traitement par rapport aux bénéfices potentiels. La plupart des patients, adressés pour résection endoscopique, ont subi un bilan préopératoire sérieux, comprenant des tests de laboratoire, un bilan cardiovasculaire et une exploration respiratoire. L’anesthésiste n’a alors qu’à consulter les résultats existants. Les examens de laboratoire doivent comprendre au minimum un bilan de coagulation, une formule et numération, un ionogramme et une glycémie. Une contre-indication temporaire peut obliger à reporter le traitement, ce peut être : un désordre électrolytique, un problème de coagulation, une anomalie électrocardiographique ou un conflit médicamenteux avec les drogues anesthésiques.
 D’autres techniques que celle que nous utilisons dans notre Centre d’Endoscopie Thoracique Marseille sont possibles, telles que, les anesthésies par gaz médicaux. L’Halothane® ou l’Euflurane® peuvent en effet donner d’excellents résultats, car ces gaz diminuent la sensibilité trachéobronchique sans dépression ventilatoire et permettent un réveil rapide. Le seul problème est l’obligation de travailler en permanence en circuit fermé pour éviter les fuites, en particulier au niveau de la bouche (rendant nécessaire un tamponnement pharyngé) et le risque d’arythmie au réveil. Le protoxyde d’azote par contre ne doit pas être utilisé en raison des risques d’inflammation.
D’autres techniques que celle que nous utilisons dans notre Centre d’Endoscopie Thoracique Marseille sont possibles, telles que, les anesthésies par gaz médicaux. L’Halothane® ou l’Euflurane® peuvent en effet donner d’excellents résultats, car ces gaz diminuent la sensibilité trachéobronchique sans dépression ventilatoire et permettent un réveil rapide. Le seul problème est l’obligation de travailler en permanence en circuit fermé pour éviter les fuites, en particulier au niveau de la bouche (rendant nécessaire un tamponnement pharyngé) et le risque d’arythmie au réveil. Le protoxyde d’azote par contre ne doit pas être utilisé en raison des risques d’inflammation.
Notre technique anesthésique est la suivante :
 La prémédication est systématique avec Atarax®50 mg (per os), la veille au soir, et Atarax® 100 mg (per os) et Tagamet® 800 mg (per os) le matin de l’examen
La prémédication est systématique avec Atarax®50 mg (per os), la veille au soir, et Atarax® 100 mg (per os) et Tagamet® 800 mg (per os) le matin de l’examen
Il est fréquent qu’étant donné l’état critique des patients, la prémédication soit faite en salle d’endoscopie.
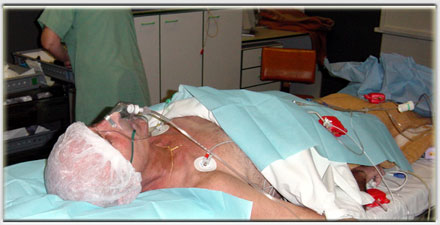 Le malade est couché sur le dos, les électrodes du cardioscope, le manomètre à tension automatique et le capteur (oreille ou doigt) du saturomètre sont mis en place. On installe ensuite une sonde nasale d’oxygène, dont le débit est réglé à 4 litres par minute, puis une voie veineuse est posée.
Le malade est couché sur le dos, les électrodes du cardioscope, le manomètre à tension automatique et le capteur (oreille ou doigt) du saturomètre sont mis en place. On installe ensuite une sonde nasale d’oxygène, dont le débit est réglé à 4 litres par minute, puis une voie veineuse est posée.
Le protocole anesthésique est fonction du score de gravité estimé pour chaque patient.
Sont utilisés, dans le service, le score ASA (American Society of Anesthesiology) qui distingue 5 groupes de patients selon une impression globale de l’état de santé (ASA 1 : patient en parfaite santé, ASA 5 : patient moribond) et celui de la NYHA (New York Heart Association) qui divise les patients en 4 groupes selon un principe similaire au score ASA.
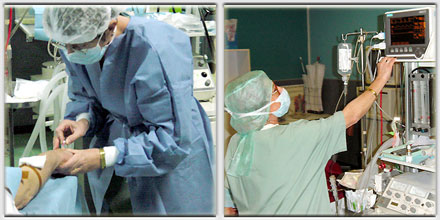
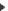 Patient ASA 1 et 2 :
Patient ASA 1 et 2 :
En phase d’induction, on emploie :
• Midazolam® (Hypnovel) = 0,05 mg/kg IV
• Alfentanyl® 40 à 80 mg gamma/kg IV
• En Ventilation spontanée, FiO2 = 100%
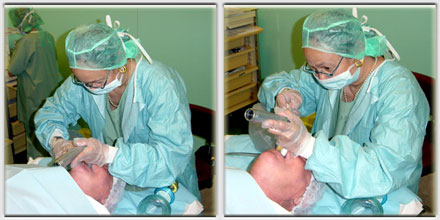 L’anesthésie de la glotte est effectué sous contrôle visuel au laryngoscope avec plusieurs pulvérisations de Xylocaïne à 5%. Puis, on réalise l’intubation des voies aériennes supérieures soit classiquement avec un bronchoscope rigide qui permet, grâce à son conduit latéral, de pouvoir brancher les circuits de ventilation et d’oxygénation. Il s’agit d’une ventilation spontanée manuellement assistée. C’est-à-dire, qu’en fonction des pathologies et des circonstances, la ventilation devient assistée, mais toujours assurée de façon manuelle au ballon (jamais de ventilation contrôlée sous respirateur).
L’anesthésie de la glotte est effectué sous contrôle visuel au laryngoscope avec plusieurs pulvérisations de Xylocaïne à 5%. Puis, on réalise l’intubation des voies aériennes supérieures soit classiquement avec un bronchoscope rigide qui permet, grâce à son conduit latéral, de pouvoir brancher les circuits de ventilation et d’oxygénation. Il s’agit d’une ventilation spontanée manuellement assistée. C’est-à-dire, qu’en fonction des pathologies et des circonstances, la ventilation devient assistée, mais toujours assurée de façon manuelle au ballon (jamais de ventilation contrôlée sous respirateur).
En entretien, toujours à FiO2 = 100%, on poursuit l’anesthésie avec Diprivan® V1mg/kg/h IV à la seringue électrique et Alfentanyl® 20 gamma/kg toutes les 15 minutes IV à la seringue électrique. En fonction des circonstances et notamment lors de l’utilisation du laser, la FiO2 doit être abaissée en dessous de 50%.

 Patients ASA 3 et 4 :
Patients ASA 3 et 4 :
Induction avec Etomidate® 0,3 à 0,4 mg/kg IV
Entretien avec Diprivan® 1mg/kg/h IV, en pilot anesthésie (seringue électrique spéciale qui permet le réglage de la vitesse d’injection des drogues), ce qui permet de diminuer la contraction musculaire induite par l’Etomidate® .
Pour traiter les hypotensions artérielles quasi systématiquement induites par l’Etomidate, on emploie le remplissage au Ringer Lactate® et l’Ephedrine® à raison de 3 à 6 mg IV toutes les 2 minutes et en fonction de la réponse tensionnelle.
Quand l’anesthésie et l’état respiratoire sont corrects, le bronchoscope peut être inséré.
 L’anesthésie générale doit être adapté au patient et à l’intervention. La réalisation d’une anesthésie générale est confrontée en permanence à la nécessité de prévenir une hypoxie avant et pendant le traitement. La sécurité d’une résection endoscopique est liée à une étroite collaboration entre l’anesthésiste et l’endoscopiste. Ce dernier doit être prêt à donner la priorité à l’anesthésiste en cas d’apnée, de spasme bronchique, d’hypoxie ou autres complications, tandis que l’anesthésiste doit essayer de donner à l’endoscopiste les meilleures conditions pour une résection endoscopique. En cas de saignement, de problèmes au cours de la résection, de changement de tube, l’anesthésiste a un rôle également essentiel.
L’anesthésie générale doit être adapté au patient et à l’intervention. La réalisation d’une anesthésie générale est confrontée en permanence à la nécessité de prévenir une hypoxie avant et pendant le traitement. La sécurité d’une résection endoscopique est liée à une étroite collaboration entre l’anesthésiste et l’endoscopiste. Ce dernier doit être prêt à donner la priorité à l’anesthésiste en cas d’apnée, de spasme bronchique, d’hypoxie ou autres complications, tandis que l’anesthésiste doit essayer de donner à l’endoscopiste les meilleures conditions pour une résection endoscopique. En cas de saignement, de problèmes au cours de la résection, de changement de tube, l’anesthésiste a un rôle également essentiel.












